Symptome des unteren Harntrakts: Ist es wirklich eine UTI?
Es mag überraschen, dass die Symptome der unteren Harnwege möglicherweise überhaupt nichts mit den Harnwegen zu tun haben. Oder bei vielen haben die Symptome einer UTI eine Ursache, die zu häufigen Infektionen beiträgt, aber selbst keine Infektion ist.
Zum Abschnitt springen:
- Symptome der unteren Harnwege, die auf eine UTI hindeuten könnten >>>>
- Wenn es sich um eine UTI handelt, Ihr Test aber negativ ist >>>>
- Können STIs UTIs verursachen? >>>>
- 5 Häufige Ursachen von Symptomen der unteren Harnwege >>>>
- 5 Weniger häufige Ursachen für Symptome der unteren Harnwege >>>>
- Wann Sie mit Ihrem Arzt über Symptome des unteren Harntrakts sprechen sollten >>>>
Hier bei Live UTI Free hören wir täglich von Menschen, bei denen eine Komorbidität (eine Diagnose zusätzlich zu ihrer Hauptdiagnose einer UTI) diagnostiziert wurde. Wir wissen, wie wichtig es ist, nach Antworten zu suchen, die über die Infektion hinausgehen, denn darin kann die wahre Lösung liegen.
 | "I have dealt with ambiguous, hard-to-identify, lower urinary tract symptoms for years. In the early stages, dipstick tests came back positive and I would get antibiotics, and a few days later the pain would be gone. But, as the pain has continued to linger over the last seven or so years, the doctor’s visits have become less helpful. I started going into the office hoping for a positive test, afraid of the increasingly common outcome of a negative test, a sign I would be sent home yet again without a meaningful solution to the pain." |
Es kann zwar tatsächlich eine Infektion vorliegen, aber es gibt eine Reihe anderer Ursachen, die dahinter stecken könnten.
Warum ist es schwierig, eine Diagnose zu erhalten?
Leider sind Beckenbeschwerden oft schwer zu lokalisieren und zu identifizieren, obwohl sie so häufig auftreten: Symptome des unteren Harntrakts treten bei 40-60% der Frauen auf. Und wenn sie erst einmal identifiziert sind, können unzureichende Tests und mangelnde Forschung zu Fehldiagnosen führen, die das Problem noch verschlimmern.
Wir haben 5 der häufigsten Ursachen für Symptome des unteren Harntrakts (LUTS) recherchiert und sie im Folgenden beschrieben. Es ist wichtig zu wissen, dass es viele Ursachen für LUTS geben kann. Dieser Artikel kann zwar keine Diagnose stellen, aber er kann Ihnen eine Idee geben, wo Sie mit Ihrer eigenen Untersuchung beginnen können.
Symptome der unteren Harnwege, die auf eine UTI hindeuten können
Wenn Sie unter einer chronischen UTI leiden, ist es nur allzu leicht, sich mit den verräterischen Anzeichen eines bevorstehenden Anfalls vertraut zu machen. In der folgenden Liste finden Sie einige der häufigsten Symptome der unteren Harnwege im Zusammenhang mit UTIs. Hier erfahren Sie mehr darüber, wie die Symptome der Harnwege eingeteilt werden. Die Symptome können von Person zu Person oder sogar von Infektion zu Infektion variieren:
- Dringlichkeit – entweder ein fast ständiges Bedürfnis zu pinkeln, oder ausgelöst zu bestimmten Zeiten
- Verstärkte Symptome in einer bestimmten Phase des Menstruationszyklus
- Inkontinenz, die durch körperliche Bewegung ausgelöst wird (z.B. Sport, Husten, Heben)
- Unfähigkeit, die Blase mit einem einzigen, starken, kontinuierlichen Urinstrahl zu entleeren
- Dysurie – Schmerzen im Zusammenhang mit dem Wasserlassen oder kurz nach dem Wasserlassen
- Schmerzen in der Harnröhre, die nicht mit dem Wasserlassen zusammenhängen
- Schmerzen in anderen Teilen des Beckens oder des Unterleibs, nicht speziell in den Harnwegen
- Hämaturie – Blut im Urin
- Fieber oder Schüttelfrost
- Offensichtliche Blasengewebszellen im Urin (hauchdünne, weiße Stücke)
Natürlich empfindet jeder Mensch die Symptome einer Harnwegsinfektion anders. Wenn Sie also den Verdacht haben, dass Sie eine Harnwegsinfektion haben, auch wenn Ihre Symptome keine „klassischen Harnwegsinfekte“ sind, sollten Sie einen Arzt aufsuchen.
Es ist nicht nur schwierig, LUTS zu diagnostizieren, weil die Symptome manchmal etwas vage, schwer zu lokalisieren oder eine Mischung aus diesem und jenem sein können – viele Begleitdiagnosen sind ebenso vage, schwer zu lokalisieren und so weiter.
Wenn es sich um eine UTI handelt, Ihr Test aber negativ ist
Harnwegsinfektionen treten bei 40-60% der Frauen mindestens einmal im Leben auf, und bei 26-44% treten sie innerhalb von 6 Monaten erneut auf. UTIs sind weit genug verbreitet ; sie sollten eindeutig identifiziert werden können.
Aber aufgrund mangelnder Forschung liefert die gängige Praxis nicht immer die besten Ergebnisse. Und unzuverlässige UTI-Tests bedeuten, dass selbst die Instrumente, die uns zur Verfügung stehen, um Symptome der unteren Harnwege zu erkennen und zu lösen, irreführend sind.
Wenn es um Ursachen für LUTS geht, die weniger häufig sind als UTI, kann die Chance auf eine richtige Diagnose sogar noch schlechter sein. Umso wichtiger ist es, Ihren Körper gut zu kennen und selbst nach Antworten zu suchen.
Können STIs UTIs verursachen?
Eines der ersten Dinge, die viele Ärzte fragen, wenn sich ein Patient mit rezidivierenden UTI-Symptomen vorstellt, ist, ob der Patient kürzlich auf STIs getestet wurde. Und das zu Recht – UTIs und STIs können ähnliche Symptome aufweisen, wie z.B. Schmerzen im Beckenbereich, und beide können durch Bakterien verursacht werden. Zwar können STIs auch durch Viren wie HIV oder Parasiten verursacht werden, aber alle STIs werden sexuell übertragen.
Es ist wichtig zu wissen, dass Geschlechtskrankheiten weltweit eine der Hauptursachen für Todesfälle sind und manchmal sogar ohne Symptome auftreten können. Wenn Sie also sexuell aktiv sind, sollten Sie sich testen lassen, um sich und Ihre(n) Partner zu schützen.
5 Häufige Ursachen von Symptomen der unteren Harnwege
Wir haben fünf der häufigsten Ursachen für Symptome der unteren Harnwege in der Reihenfolge ihrer Häufigkeit aufgelistet. Dies sind Diagnosen, die Sie vielleicht anstelle einer UTI-Diagnose, vor oder nach oder sogar neben einer UTI erhalten haben. LUTS können kommen und gehen, in neue Symptome übergehen oder beständig bestehen bleiben.
Die Verwendung eines Tagebuchs oder sogar einer App auf Ihrem Telefon kann Ihnen helfen, Ihre Symptome zu verfolgen. Persönlichere Daten können einem informierten Arzt helfen, die Ursache Ihrer Beschwerden im unteren Harntrakt genau zu diagnostizieren.
Es ist wichtig, daran zu denken, dass diese Liste auf den uns zur Verfügung stehenden Informationen basiert, die ihrerseits begrenzt sind.
1. Vaginale Hefepilzinfektion (Vaginale Candidiasis, Vaginaler Soor)
Mehr als 70% der Frauen berichten, dass sie irgendwann in ihrem Leben eine Hefepilzinfektion hatten. Etwa 8% berichten von wiederkehrenden Hefepilzinfektionen.
Hefen sind zwar immer noch Mikroorganismen, aber keine Bakterien. Sie sind eine Unterabteilung von Pilzen, die als einzelne Zellen leben und sich vermehren können und für ihre Rolle beim Brotbacken und Bierbrauen bekannt sind.
Hefe kann auch wachsen, indem sie zusammenhängende Netzwerke bildet, die Hyphen genannt werden, so wie andere Pilze auch. Wenn sich Hefehyphen in der Vagina bilden, können sie in das umliegende Vaginalgewebe eindringen und LUTS verursachen.
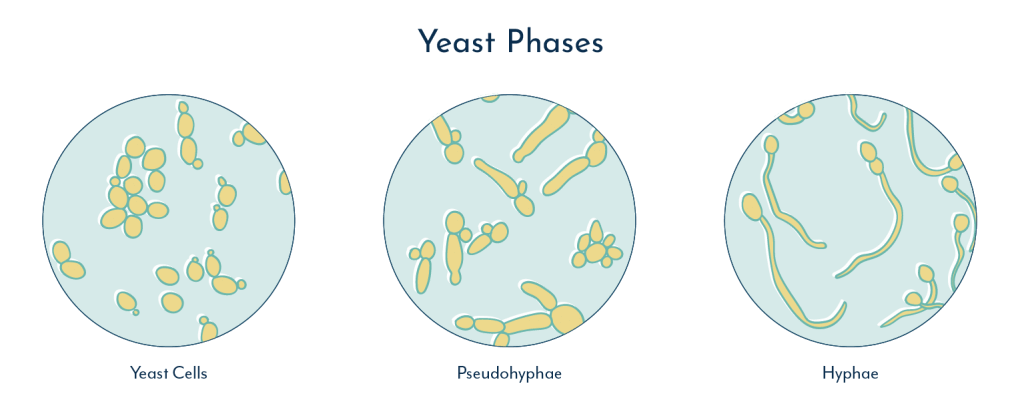
Hefepilze in der Vagina werden normalerweise von gesunden Bakterien unterdrückt, die sowohl zahlenmäßig die Hefepilze überwiegen als auch Säuren produzieren, die das Hefewachstum hemmen. Die Einnahme von Antibiotika kann jedoch diese gesunden Bakterien abtöten und zu Hefeinfektionen in der Vagina führen.
Eine Hefepilzinfektion der Vagina wird in der Regel durch eine Überwucherungmit Candida verursacht und wird im Allgemeinen als Soor bezeichnet. Man geht davon aus, dass Candida-Zellen, die viel größer sind als bakterielle Zellen und menschlichen Zellen ähnlicher sind, bei bis zu 50 % der Frauen in der Vagina vorhanden sind, ohne dass sie Schäden oder Symptome verursachen.
Das Lebenszeitrisiko einer Candida-bedingten Vaginalinfektion, bei der Symptome auftreten, einschließlich der Symptome des unteren Harntrakts, liegt bei 75%.
Symptome von Soor in der Scheide
Einige der Hauptsymptome von Vaginalsoor sind rotes, entzündetes Vaginalgewebe und das Vorhandensein eines dicken weißen Ausflusses, der oft als hüttenkäseähnlich beschrieben wird. Manchmal ist bei Vaginalsoor auch ein muffiger Geruch wahrnehmbar.
Die Haut in der Leistengegend kann ebenfalls entzündet sein und rot und glänzend erscheinen, was ein brennendes Gefühl verursachen kann. Dieses Brennen kann sich beim Wasserlassen deutlich verstärken, was wiederum die Symptome einer UTI im unteren Harntrakt imitiert.
Ein vaginaler pH-Wert von weniger als 5 ist bei Menschen mit Hefepilzinfektionen üblich. Dies kann mit einem pH-Punkttest für zu Hause festgestellt werden.
Jüngste Studien haben gezeigt, dass klinische Tests für Hefepilzinfektionen eine hohe Sensitivität und Spezifität aufweisen. Das bedeutet, dass ein Test Ihres Arztes wahrscheinlich in der Lage sein wird, die Infektion zu identifizieren und es Ihrem Arzt ermöglicht, Ihnen die notwendige antimykotische Behandlung zu verschreiben. Wenn Sie den Verdacht haben, dass Sie eine Hefepilzinfektion haben, gehen Sie am besten zu Ihrem Arzt.
2. Bakterielle Vaginose (BV)
Von bakterieller Vaginose oder BV spricht man, wenn eine einzelne oder wenige Bakterienarten in der Vaginalflora vorherrschen. Man kann sich das als eine Überwucherung dieser Bakterien vorstellen, die eine normalerweise vielfältige und ausgewogene bakterielle Gemeinschaft verändert.
Antibiotika, die zur Behandlung von Krankheiten eingenommen werden, können als Nebenwirkung dazu führen, dass sich die normale Bakteriengemeinschaft in der Vagina verändert, indem einige Bakterienarten stärker abgetötet werden als andere.
Durch die Ausrottung einiger dieser Bakterienkolonien werden Lücken im vaginalen Mikrobiom hinterlassen, die von schädlichen Bakterienkolonien ausgenutzt werden können. Wenn sich die Vagina erholt, werden problematische Bakterienkolonien, wie z.B. Gardnerella vaginalisdas vaginale Mikrobiom überproportional stark besetzen.
Wenn ein ungesundes Gleichgewicht oder eine Dysbiose in der Vaginalflora auftritt, wird dies als bakterielle Vaginose bezeichnet. Eines der einzigen Symptome, das viele Betroffene verspüren, ist ein starker, fischiger Geruch aus der Vagina.
Es wird geschätzt, dass die Prävalenz der bakteriellen Vaginose in den USA bei bis zu 29% bei Frauen. Interessant, Etwa 50% der Frauen mit bakterieller Vaginose haben überhaupt keine Symptome.
Eine bakterielle Vaginose kann jedoch ein brennendes Gefühl beim Wasserlassen verursachen, und dieses Symptom kann fälschlicherweise einer UTI zugeschrieben werden.
Da das vaginale und das harnableitende Mikrobiom miteinander verbunden sind, ist es auch möglich, dass eine anhaltende bakterielle Vaginose tatsächlich wiederkehrende UTIs verursachen kann. Einige Wissenschaftler vermuten, dass eine anhaltend hohe Bakterienzahl in der Vagina aufgrund der Nähe zur Harnröhre zu einer ständigen Aussaat von Bakterien in die Harnwege führen kann.
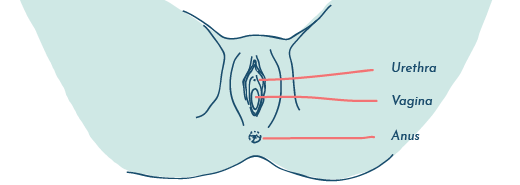
Die Vagina, die Harnröhre und der Anus befinden sich in unmittelbarer Nähe
Erfahren Sie mehr über UTI und BV in unserer Experten-Videoserie.
3. Störungen des Beckenbodens
Störungen des Beckenbodens sind weit verbreitet und können bei 25% – 37% der erwachsenen Frauen auftreten.
Der Beckenboden besteht aus Muskeln und Nerven, die Blase, Gebärmutter, Vagina und Rektum stützen. Eine Schwächung oder Schädigung des Beckenbodens kann zu Stuhl- oder Harninkontinenz, Verstopfung, Muskelkrämpfen oder einem Prolaps führen.
Ein Prolaps tritt auf, wenn eine Beckenbodenschwäche dazu führt, dass ein Organ, das er normalerweise stützt, aus seiner Position fällt. Dies kann ein Druck- oder Schweregefühl irgendwo im Becken oder im Genitalbereich verursachen.
Beckenbodenstörung Prolapses
Es gibt sechs Arten von Prolapsen, die zu den Beckenbodenstörungen gehören.
- Enterocoele – wenn eine Dünndarmschlinge zwischen dem hinteren Teil der Vagina und dem Rektum herunterrutscht. Dies kann sich als Schweregefühl am Damm bemerkbar machen.
- Rektozele – wo das Rektum nach unten rutscht und durch den Anus herausragt oder das Rektum in einem kollabierten Zustand ist und innen direkt über dem Perineum liegt.
- Vaginaler Prolaps – wo die Wände der Vagina nach unten gerutscht sind und innerhalb oder außerhalb der Vulva liegen.
- Gebärmuttervorfall – wenn die Gebärmutter nach unten gerutscht ist und ungewöhnlich tief in der Vagina liegt. Dies kann so ausgeprägt sein, dass die Gebärmutter vollständig außerhalb der Vulva liegt. Vaginal- und Uterusprolaps können zusammen auftreten.
- Zystozele – wenn die Blase zwischen der Harnröhre und der Vorderwand der Vagina nach unten gerutscht ist
- Urethrozele – wenn die Harnröhre nach unten gerutscht ist, so dass sie sich in der Vaginalöffnung oder darüber hinaus ausbeult. Eine Zystourethrozele liegt vor, wenn Blase und Harnröhre gleichzeitig vorfallen.
Das Fortbestehen dieser Systeme kann Nervenschäden und eine unvollständige Blasenentleerung verursachen, die beide zu Symptomen im unteren Harntrakt führen können.
Störungen des Beckenbodens können Risikofaktoren für wiederkehrende UTIs sein. Dies kann die Diagnose der zugrundeliegenden Ursache aller Symptome des unteren Harntrakts, die ein Patient hat, erschweren.
Störungen des Beckenbodens können mit Physiotherapie, Operation oder einer Kombination aus beidem behandelt werden. Wie bei anderen Muskeln können Übungen, die auf den Beckenboden abzielen, helfen, Probleme zu korrigieren und im Falle von LUTS zu einer langfristigen Linderung führen.
Sehen Sie sich unser Interview mit Dr. Lindsey Burnett an, die Ihnen die wichtigsten Arten von Beckenorganprolaps und die verschiedenen Gründe für diese Erscheinungen erklärt.
4. Endometriose und Symptome des unteren Harntrakts
Die Inzidenz der Endometriose wird bei erwachsenen Frauen auf 10% geschätzt. Endometriose ist eine gynäkologische Erkrankung, bei der sich Drüsen und Gewebe der Gebärmutterschleimhaut außerhalb der Gebärmutter befinden.
Bei der Endometriose kann es sich um Gewebewucherungen in den Beckenorganen handeln, einschließlich der Eierstöcke, Eileiter, Blase oder sogar der Harnröhre, aber auch außerhalb des Beckens. Sie kann an Organen wie der Lunge und dem Zwerchfell auftreten und auch im Verdauungstrakt vorkommen.
Obwohl die Endometriose aus Gewebe besteht, das dem Gewebe ähnelt, das mit dem Menstruationszyklus im Inneren der Gebärmutter wächst, ist sie histologisch und genetisch anders. Das bedeutet, dass sich ihre mikroskopische Anatomie und ihre DNA von den Endometriosezellen unterscheiden, die normalerweise in der Gebärmutter vorkommen.
Es gibt verschiedene Theorien darüber, warum Endometriose auftritt, aber keinen Konsens. Zumindest hat die Forschung deutlich gemacht, dass die Theorie der retrograden Menstruation (bei der das Menstruationsblut ‚in die falsche Richtung fließt‘) falsch ist.
Endometriose im Harntrakt
Endometriose in den Harnwegen kann zu rezidivierenden UTI führen, aber sie kann auch direkt Symptome der unteren Harnwege aufgrund von Entzündungsschmerzen und Druck verursachen. Selbst wenn der Harntrakt selbst nicht direkt betroffen ist, kann Endometriose ein LUTS verursachen.
Denn wenn Endometriumgewebe im Becken, im Bereich der Vagina, der Harnröhre und der Blase wächst, kann es Schweregefühle und Druck auf diese Strukturen verursachen, was oft zu Schmerzen führt.
Diese Schmerzen können in Form von konstanten oder intermittierenden Symptomen oder Dysurie (Schmerzen beim Wasserlassen) auftreten. Endometriose kann auch mit Blut im Urin in Verbindung gebracht werden, was typischerweise ein Zeichen für eine UTI wäre.
Von den derzeit geschätzten 10% der weiblichen Bevölkerung, die an Endometriose leiden, haben 1-6% eine Endometriose des Harntrakts selbst.
Da das Vorhandensein von Endometriose das Risiko einer wiederkehrenden UTI erhöhen kann, ist es wichtig, andere Symptome zu berücksichtigen, da diese der Schlüssel zu einer genauen Diagnose sein können.
Symptome der Endometriose
Zu den mit Endometriose verbundenen Symptomen gehören:
- Dysurie – Schmerzen oder Unbehagen beim Urinieren
- Schmerzen beim Stuhlgang
- Blähungen im Unterleib
- Gefühl der Fülle
- Dysmenorrhoe (schmerzhafte Periode)
- Diarrhöe oder Verstopfung
- Übelkeit
- Müdigkeit
- Schwierigkeiten, schwanger zu werden
- Dyspareunie – Schmerzen beim Sex
- Menorrhagie – übermäßig starke Perioden
- Intermenstruelle Blutungen – Blutungen aus der Vagina zwischen den Menstruationsperioden
Bei vielen Menschen mit Endometriose können sich die Symptome während der Menstruation verschlimmern, aber das ist nicht immer der Fall. Die Symptome können zu jedem Zeitpunkt des Zyklus vorhanden sein und/oder schwanken.
Endometriose wird extrem unterdiagnostiziert, wobei die durchschnittliche Zeit bis zur Diagnose je nach Land zwischen 7-9 Jahren liegt.
Wenn Sie das Gefühl haben, dass Ihre Symptome eine weitere Untersuchung rechtfertigen, ist es daher wichtig, einen Spezialisten zu finden, der mit anderen Endometriose-Patienten arbeitet. Die meisten Ärzte sind nicht in der Lage, eine derartige Diagnose zu stellen.
5. Vulvodynie
Vulvodynie ist eine Schmerzstörung, die entweder einen Großteil der Vulva oder bestimmte Teile der Vulva betrifft, d.h. die Klitoris, die Schamlippen oder den Eingang zur Vagina. Schätzungen zufolge sind 8,3 % der weiblichen Bevölkerung von Michigan, USA, von dieser Störung betroffen. Wir könnten diese Zahl auf den Rest der USA hochrechnen, aber konkrete Zahlen sind nicht verfügbar.
Wenn verschiedene Bereiche der Vulva schmerzen, wird dies als generalisierte Vulvodynie bezeichnet. Wenn nur ein bestimmter Bereich der Vulva betroffen ist, spricht man von einer lokalisierten Vulvodynie.
Generalisierte Vuvlodynie kann konstant oder intermittierend sein. Sie kann durch direkten Druck ausgelöst werden, was den Schmerz verschlimmern kann, obwohl beides nicht unbedingt zutrifft.
Bei der lokalisierten Vulvodynie handelt es sich in der Regel um einen brennenden Schmerz, der in einem bestimmten Bereich der Vulva auftritt. Direkter Druck beim Sex, beim Radfahren oder Reiten oder sogar beim Sitzen am Schreibtisch kann den Schmerz auslösen und/oder verschlimmern.
Da sich Vulvodynie ähnlich wie andere Erkrankungen darstellen kann, kann eine Aufzeichnung der Symptome – d.h. wann sie auftraten, wodurch sie sich verbesserten, wodurch sie sich verschlechterten und wie lange sie anhielten – entscheidend sein, um andere Erkrankungen auszuschließen und die richtige Diagnose zu stellen.
Vulvodynie ist durch ein brennendes oder stechendes Gefühl gekennzeichnet, als ob die Vulva direkt mit einem Reizstoff in Berührung gekommen wäre. Achten Sie auf den Charakter des Schmerzes sowie auf die Waschmittel, die Sie für sich und Ihre Kleidung verwenden.
Achten Sie darauf, ob irgendwelche normalen Aktivitäten die Schmerzen auslösen oder verschlimmern. Das können so einfache Dinge wie Waschen/Duschen, Sex, das Einführen eines Tampons, körperliche Betätigung oder direkter Druck auf die Vulva sein. Es ist auch wichtig zu notieren, wo genau der Schmerz auftritt.
Sehen Sie sich hier das Interview mit Dr. Maria Uloko an, in dem sie über Vulvodynie und andere Schmerzen im Beckenbereich spricht.
5 Weniger häufige Ursachen für Symptome der unteren Harnwege
1. Skenitis (Weibliche Prostatitis)
Um das untere Ende der Harnröhre herum befinden sich die Skene-Drüsen, die auch als paraurethrale Drüsen bezeichnet werden. Diese Drüsen sind die weibliche Version der Prostata und sind in der Regel eher unauffällig.
Bakterien in der Vagina können die Skene-Drüse verstopfen, so dass sich Eiter ansammelt und sich eine Zyste bildet, die dann Symptome des unteren Harntrakts verursachen kann, wie zum Beispiel:
- Dysurie (Schmerzen beim Wasserlassen)
- Dyspareunie (Schmerzen vor, nach oder während des Geschlechtsverkehrs)
- Unfähigkeit, die Blase zu entleeren
- Vaginaler Ausfluss
Darüber hinaus kann eine Skenitis zu wiederkehrenden Harnwegsinfektionen führen, da immer wieder Bakterien in die Harnröhre gelangen können.
Skenitis gilt als selten, aber es gibt keine wirklichen Daten darüber, wie häufig sie ist. Untersuchungen haben ergeben, dass Skenitis bei Frauen in den 30er und 40er Jahren häufiger vorkommt.
Zysten, die mit Skenitis assoziiert sind, sind oft groß genug, um bei der Untersuchung ertastet zu werden und produzieren manchmal sogar Eiter, wenn man sie zusammendrückt. Skenitis wird in der Regel chirurgisch behandelt, indem die Zyste entleert und Antibiotika verabreicht werden.
2. Harnröhrendivertikel
Die Skene-Drüsen können sich auch erweitern, was als die häufigste Ursache für ein Harnröhrendivertikel (UD) gilt, einen Beutel, der sich in der Harnröhre bildet. UD kann jedoch auch durch einen Geburtsfehler oder ein Trauma während der Geburt verursacht werden.
Zu den mit UD verbundenen Symptomen des unteren Harntrakts gehören
- Schmerzen im Beckenbereich
- Blut im Urin
- Inkontinenz
- Schmerzen beim Sex
Harnröhrendivertikel können auch wiederkehrende UTIs verursachen.
In bevölkerungsbezogenen Studien wurden 6 – 20 UD-Fälle bei 1 Million Frauen festgestellt, was bedeutet, dass die Krankheit relativ selten ist. Allerdings hat die Urology Care Foundation festgestellt, dass UD häufig zunächst falsch diagnostiziert wird.
Zur richtigen Diagnose gehören bildgebende Verfahren wie eine MRT oder ein Ultraschall, eine ausführliche Anamnese, körperliche Untersuchungen und eine Urinanalyse.
Glücklicherweise kann eine einmal diagnostizierte UD-Behandlung helfen, LUTS zu beheben. Chirurgische Eingriffe zur Behandlung von UD sind zu 90 % wirksam und haben eine geringe Rückfallquote.
3. Ureterozele
Eine Schwellung am unteren Ende eines Harnleiters, eine so genannte Ureterozele, kann einen Rückfluss von Urin aus der Blase in die Niere verursachen.
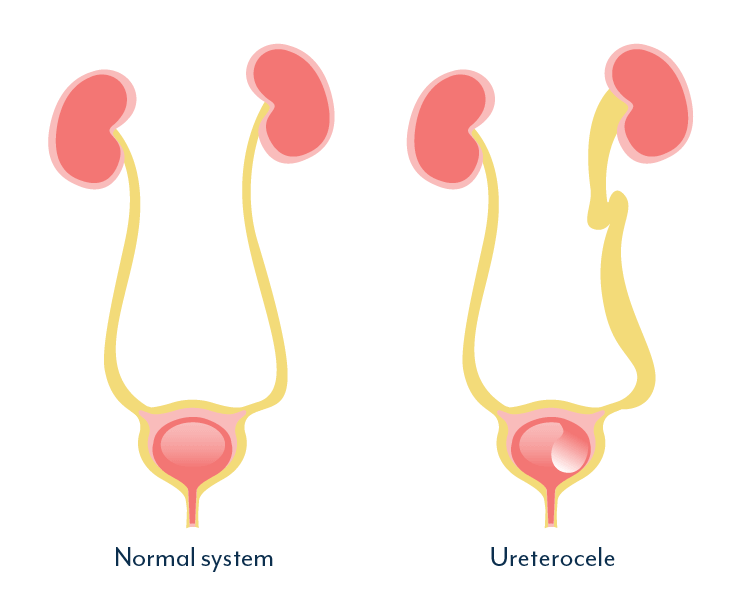
Ureterozelen treten bei 1 von 500 Menschen auf und werden am häufigsten als Geburtsfehler erkannt, wobei die Möglichkeit besteht, dass die Störung in der Familie vorkommt. Studien haben jedoch auch gezeigt, dass sich Ureterozelen bei Erwachsenen entwickeln können.
Ureterozelen können häufige Symptome des unteren Harntrakts wie Dysurie, Hämaturie, Harndrang und Häufigkeit sowie UTIs verursachen. Glücklicherweise lassen sich Ureterozelen mit bildgebenden Verfahren leicht diagnostizieren und mit minimalinvasiven chirurgischen Methoden behandeln.
4. Blasenkrebs und Symptome des unteren Harntrakts
Die durchschnittliche jährliche Rate an Blasenkrebs liegt bei 20 Fällen pro 100.000 Menschen, wobei das Durchschnittsalter bei der Diagnose bei 73 Jahren liegt.
Blasenkrebs verursacht viele Symptome des unteren Harntrakts wie Harndrang, Hämaturie, Brennen und Dysurie. Es gibt viele Tests, um Blasenkrebs zu identifizieren, unter anderem Tumormarker-Tests im Urin, Biopsien und Urinanalysen.
Es gibt verschiedene Möglichkeiten zur Behandlung von Blasenkrebs, darunter Operation, Bestrahlung und Chemotherapie, abhängig vom Stadium des Krebses und anderen Faktoren.
Die Behandlung von Blasenkrebs ist mit einer 5-Jahres-Überlebensrate von 76,9% relativ erfolgreich.
5. Chemische Überempfindlichkeiten (Genitale Kontaktallergien)
Bestimmte Kondommarken, Seifen, Gleitmittel, Spülungen, Kosmetika und natürliche Vorkommnisse wie Schweiß, Ausfluss oder Urin können unerwünschte Reaktionen hervorrufen.
 | "Chemical sensitivities is a condition that is close to my heart, because ever since a young age I have had sensitive skin. Lotions would give me rashes, certain detergents gave me eczema, and so on." |
Genitale Kontaktallergien können Brennen beim Wasserlassen, Juckreiz und Reizungen, Schwellungen und andere häufige Symptome der unteren Harnwege verursachen. Wenn Sie Ihre Symptome im Auge behalten, können Sie feststellen, ob eine bestimmte chemische Empfindlichkeit die Ursache für Ihr LUTS ist.
In einer kleinen Studie wurde festgestellt, dass 39% der Teilnehmer irgendeine Form von Genitalallergie hatten, aber Genitalkontaktallergien in großem Maßstab werden häufig übersehen.
Wenn Sie glauben, dass Sie eine besondere Empfindlichkeit haben, sollten Sie mit Ihrem Arzt sprechen.
Nachbereitung anderer Ursachen, über die wir nicht berichtet haben
Natürlich ist die menschliche Biologie kompliziert. In vielerlei Hinsicht scheint es leichter zu sein, dass eine Sache schief geht, als das Glück zu haben, dass alles gut geht. Die Symptome des unteren Harntrakts können durch verschiedene Erkrankungen zu verschiedenen Zeiten oder sogar durch verschiedene Erkrankungen zur gleichen Zeit verursacht werden.
Diese Liste umfasst nicht alle möglichen Ursachen für LUTS. Das wäre auch unmöglich. Zum Beispiel können auch die Wechseljahre, Nierenreflux oder Nierensteine LUTS verursachen. Andere Diagnosen sind umstrittener, und angesichts der unzuverlässigen Tests und des Mangels an Forschung kann es noch einige Zeit dauern, bis wir echte Antworten erhalten.
Wann Sie mit Ihrem Arzt über Symptome des unteren Harntrakts sprechen sollten
Die Beobachtung Ihrer Symptome ist entscheidend, um valide, zuverlässige und behandelbare Ursachen für LUTS zu finden. Die National Association for Continence empfiehlt, mindestens 4 Tage lang ein Tagebuch zu führen, aber eine Woche ist noch besser.
Wie bereits erwähnt, gibt es Apps zur Verfolgung chronischer Schmerzen, die es Ihnen ermöglichen, die Arten von Schmerzen und deren Ort zu identifizieren und Notizen zu machen.
Es kann gar nicht hoch genug eingeschätzt werden, wie wichtig es ist, einen Arzt zu haben, der bereit ist, mit Ihnen in den Kampf zu ziehen. Sie brauchen jemanden an Ihrer Seite, wenn nichts mehr zu funktionieren scheint – einen Arzt, dem Sie vertrauen und der weiter für Sie kämpft.
Den richtigen Kliniker zu finden, kann schwierig sein. Vielleicht können wir Ihnen helfen. Schicken Sie uns eine Nachricht, wenn Sie weitere Informationen wünschen.
Selbst mit dem richtigen Arzt sind LUTS etwas Persönliches und oft unangenehm. Es kann schwer sein, für Ihre Interessen einzutreten, wenn dazu gehört, dass Sie Ihre Schmerzen auf den Tisch legen, damit Ihr Arzt sie analysieren kann. Wenn Sie ehrlich und direkt zu sich und Ihrem Arzt sind, können Sie einige Kommunikationsprobleme lösen.
Und scheuen Sie sich nicht, sich Unterstützung zu holen. Wenn Sie einen Freund oder ein Familienmitglied zur Unterstützung mitnehmen, kann das den Stress lindern und Sie daran erinnern, dass Sie das nicht allein durchstehen müssen.
Hier finden Sie Antworten auf häufig gestellte Fragen zu chronischen und wiederkehrenden UTI, besuchen Sie unsere FAQ-Seite. Teilen Sie uns Ihre Fragen und Kommentare unten mit, oder nehmen Sie Kontakt auf mit unserem Team.
