UTI e Menopausa: O estrogénio pode melhorar a UTI recorrente
Para muitas pessoas, a UTI e a menopausa andam de mãos dadas. Mas porque é que a UTI pós-menopausa existe? O estrogénio pode ajudar a tratar as ITU recorrentes? E o creme de estrogénio é seguro?
Recebemos muitas perguntas sobre hormonas, terapia hormonal e a possível relação com UTIs recorrentes.
Muitas pessoas que nos contactam notam que têm sintomas de UTI em determinadas alturas do seu ciclo menstrual ou que a frequência de UTI aumenta com o início da menopausa. Outras descobriram que o início ou a paragem da pílula contraceptiva teve um impacto.
Então, será que existe uma ligação entre as hormonas e as UTIs recorrentes e será que podemos fazer alguma coisa em relação a isso?
Salta para a secção:
- UTI e menopausa: Os microbiomas vaginal e urinário. >>>>
- Como é que um microbioma vaginal saudável afecta a UTI recorrente. >>>>
- A UTI recorrente e a menopausa podem estar relacionadas com os níveis de estrogénio. >>>>
- Estrogénio vs. antibióticos para UTIs. >>>>
- Como o estrogénio afecta a bexiga. >>>>
Porque é que o meu médico receitou hormonas para as minhas UTIs?
Podes ficar surpreendida ao descobrir que, se estiveres na pós-menopausa e tiveres UTIs recorrentes, o teu médico pode prescrever uma terapia de substituição hormonal (HRT).
Pode ser estrogénio na forma sistémica (um comprimido que é tomado por via oral) ou tópica (um creme que é aplicado dentro da vagina).
Porque é que o estrogénio ajudaria no que diz respeito à UTI e à menopausa? Começa por ver como a vagina e o trato urinário estão ligados.
UTI e menopausa: Os Microbiomas Vaginal e Urinário
A relação entre a UTI e a menopausa tem algumas camadas. Primeiro, vamos confirmar algo de que muitas pessoas ainda não estão cientes…
Ao contrário do que se pensa há muito tempo, a urina não é estéril. A bexiga tem o seu próprio microbioma único, mesmo num estado saudável.
Para sermos justos, a descoberta do microbioma urinário feminino é bastante recente, mas as consequências desta investigação já estão a fazer ondas em tudo o que pensávamos saber sobre as UTIs.
Quando mencionamos que a bexiga tem o seu próprio microbioma, a maioria das pessoas pensa no que aprenderam sobre o microbioma intestinal. Isto evoca imagens de uma rede complexa de milhões de bactérias que vivem e trabalham em conjunto.
A bexiga é muito diferente do intestino; a sua função é armazenar e eliminar os resíduos.
É um nicho de baixa biomassa, o que significa que em vez de milhares de milhões de bactérias, a bexiga de uma pessoa saudável pode ter apenas alguns milhares. E em vez de uma comunidade de bactérias diferentes, uma pessoa saudável tende a ter uma ou duas bactérias dominantes.
 | “You could think of the gut microbiome kind of like a rainforest, filled to the brim with different species of plants and animals. If the gut is a rainforest, the bladder is a desert. It has a microbiome, but it’s low biomass, meaning there are relatively few bacteria to be found there.” |
UTI e menopausa: Os Microbiomas Urinário e Vaginal Interligados
Com base no conhecimento de que a bexiga e a vagina têm os seus próprios microbiomas, podes estar a perguntar-te se os dois podem influenciar-se mutuamente.
Parece que os microbiomas da bexiga e da vagina estão interligados. Os mesmos tipos de bactérias encontram-se em ambos os locais anatómicos(Lactobacillus, Gardnerella, Staphylococcus, Streptococcus, etc.).
E foi encontrada exatamente a mesma estirpe de bactérias em ambos os locais de indivíduos do sexo feminino. Portanto, é possível que uma população de Lactobacillus viva tanto na vagina como na bexiga exatamente no mesmo momento.
Lê aqui a experiência da Cindy sobre a UTI durante a menopausa.
As comunidades microbianas do trato urinário, da vagina e do intestino

Isto significa que, ao nível das espécies, é possível que estes microbiomas estejam ligados, mas quando olhamos para a comunidade microbiana de cada local como um todo, continuamos a encontrar diferenças.
 | “Talking about finding the same strains of bacteria in both the vagina and the bladder is like saying that we found a species of evergreen tree growing in the lush river valley and high up on the dry mountainside. We all know that there are other plants that will not normally grow in both environments. So does the presence of the evergreen tell us more about the tree, or the environment in which it grows? And can we take those same lessons and apply it to an invasive species?” |
É a este tipo de questões que ainda estamos a tentar responder, no que diz respeito ao microbioma urinário.
Como os organismos se movem do teu intestino para a tua uretra
Como deves saber, a principal teoria sobre como ocorrem as UTIs recorrentes é mais ou menos assim…
Os organismos que existem no trato digestivo podem acabar muito perto da abertura da vagina, graças aos nossos movimentos intestinais e hábitos de limpeza.
Dada a proximidade, pode ser muito fácil para estes organismos tentarem colonizar a vagina.
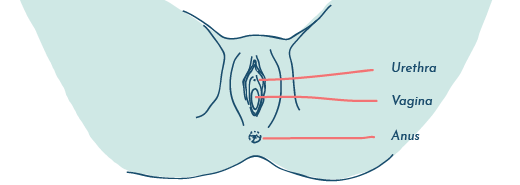
Se conseguirem colonizar a vagina, estão em boa posição para fazer o mesmo no trato urinário.
Para algumas pessoas, pode acontecer que um desequilíbrio no microbioma vaginal cause um efeito de fluxo contínuo para o trato urinário, resultando em UTIs frequentes.
Como um microbioma vaginal saudável influencia a UTI recorrente
Existem alguns tipos diferentes de bactérias que vivem no trato vaginal. As mais comuns são as espécies de Lactobacillus, tais como Lactobacillus crispatus, Lactobacillus gasseri, Lactobacillus jensenii, Lactobacillus iners, no entanto, outras espécies de Lactobacillus podem ser detectadas rotineiramente.
Outros organismos também são frequentemente encontrados e incluem Gardnerella vaginalis, Corynebacterium, Aerococcus, Atopobium, Streptococcus, Staphylococcus, Peptostreptococcus, Prevotella, Pseudomonas, Megasphaera, Sneathia e muitos outros .
Que bactérias são boas e quais são más?
Há um debate na comunidade científica sobre se alguma destas bactérias pode ser considerada patogénica (causadora de doença) no trato vaginal.
Este é um campo relativamente novo, mas parece que as mulheres saudáveis com diferentes origens étnicas tendem a ter bactérias vaginais diferentes, o que sugere que existe uma vasta gama de perfis de microbioma para mulheres saudáveis. O que significa que não existe uma única bactéria ou comunidade bacteriana que seja adequada para toda a gente.
No entanto, o dogma médico prevalecente continua a considerar que as bactérias mais benéficas são as do género Lactobacillus – as acima referidas.
Estas bactérias crescem em números elevados e produzem ácido lático e peróxido de hidrogénio como subproduto. Estes subprodutos tornam muito difícil o crescimento de uropatógenos, como a E. coli, na vagina.
Isto significa que, quando o Lactobacillus está presente em número suficientemente elevado, a E. coli não consegue subir do intestino para a vagina. Se a E. coli não consegue chegar tão longe, então não está perto da uretra e é menos provável que chegue à bexiga.
Podes saber mais sobre o estado atual do teu microbioma vaginal com um teste de esfregaço vaginal que analisa todo o microbioma. Empresas como a Evvy fornecem um relatório detalhado sobre o tipo de comunidade do microbioma e o que isso pode significar para a cura.
A UTI recorrente e a menopausa podem estar relacionadas com os níveis de estrogénio
Então, onde é que entra o estrogénio? Como é que a UTI e a menopausa estão ligadas?
Pensa-se que o estrogénio aumenta as reservas de glicogénio na superfície das células epiteliais vaginais (revestimento vaginal).
O glicogénio actua como uma fonte de alimento para os Lactobacilos. Quanto mais glicogénio estiver disponível, mais os Lactobacilos comem e mais se multiplicam. E, como já foi referido, os Lactobacilos em abundância proporcionam um ambiente protetor rico em ácido lático.
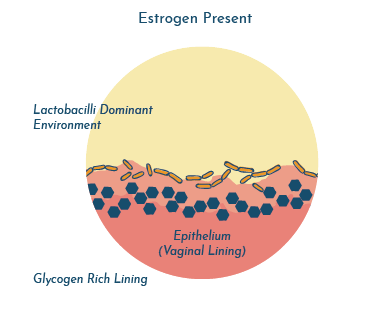
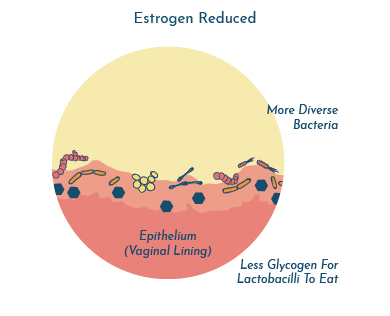
Quando as mulheres entram na menopausa e os níveis de estrogénio diminuem, esta fonte de alimento também diminui, assim como os Lactobacilos e o ácido protetor que os acompanha.
A UTI e a menopausa podem estar diretamente relacionadas com os lactobacilos no microbioma vaginal
O que acontece depois da menopausa? Estudos demonstraram que as mulheres pós-menopáusicas tendem a perder Lactobacillus e os seus microbiomas vaginais tornam-se mais diversificados2-4.
Esta alteração pode ser influenciada pela Terapia de Substituição Hormonal (TRH).
Estudos demonstraram que as mulheres pós-menopáusicas que tomam TRH há anos tendem a ter mais Lactobacillus em comparação com as mulheres da mesma idade que não tomam TRH.
Estrogénio vs. Antibióticos para UTIs
No final dos anos 90 e início dos anos 2000, foi efectuada uma série de estudos sobre a UTI e a menopausa. Compararam a terapia com estrogénio (aplicado por via vaginal) com antibióticos profilácticos (antibióticos preventivos todos os dias).
Os estudos analisaram qual a terapia mais eficaz na prevenção de UTIs recorrentes após a menopausa.
Um estudo em particular analisou a utilização de creme estrogénico tópico versus antibióticos profilácticos em mulheres pós-menopáusicas.
Este estudo revelou que , sem qualquer tratamento, os participantes registaram uma média de 5,9 episódios de UTI por ano. Com o tratamento com estrogénios, esse número baixou para 0,5 episódios por ano, em comparação com 0,8 episódios por ano com um antibiótico.
Como o estrogénio afecta a bexiga
Apesar da investigação já concluída sobre a UTI e a menopausa, ainda há muito que não é compreendido sobre a ligação entre o estrogénio e o trato urinário. E, por conseguinte, a ligação entre a UTI e a menopausa.
Em primeiro lugar, não sabemos o efeito que o estrogénio tem no microbioma da bexiga.
Uma coisa é demonstrar que o estrogénio em mulheres pós-menopáusicas pode reduzir a recorrência de UTI. Outra coisa é compreender completamente porque é que isto acontece e o impacto a longo prazo da sua utilização.
Sabemos que o estrogénio pode melhorar o epitélio da bexiga (o revestimento da bexiga). Mas ainda estão a decorrer estudos para ver se o estrogénio tem um efeito semelhante no microbioma da bexiga, tal como acontece com o microbioma vaginal.
Em segundo lugar, não sabemos muito bem como é que o Lactobacillus tem acesso ao glicogénio no trato vaginal. Por isso, é possível que o estrogénio esteja a fazer algo mais do que simplesmente fornecer uma fonte de alimento.
Em terceiro lugar, para as mulheres que passam de um microbioma vaginal de elevada diversidade sem estrogénio para um microbioma dominante de Lactobacillus com a TRH, não sabemos de onde vem o Lactobacillus. Como é que está a ser repovoado?
Finalmente, não sabemos porque é que algumas mulheres que têm níveis de estrogénio perfeitamente bons continuam a ter UTI.
O creme de estrogénio é seguro?
Tal como acontece com todos os medicamentos, a primeira coisa que deves fazer é consultar o teu médico. Com base na tua história clínica e nos teus factores de risco, a terapêutica com estrogénios pode não ser a melhor opção para ti.
No entanto, para a maioria das pessoas, um creme ou pessário aplicado topicamente é perfeitamente seguro. Estas formas de medicação mantêm as hormonas numa área localizada, pelo que apresentam menos riscos do que um comprimido (que faz circular as hormonas por todo o teu corpo).
Vê a nossa entrevista com a Dra. Rachel Rubin sobre a terapia vaginal com estrogénios para saberes mais sobre a segurança, a eficácia e os benefícios a longo prazo:
O que significa a relação entre estrogénio e UTI para quem sofre de UTI recorrente
Para as pessoas que sofrem de UTI recorrente após a menopausa, pode valer a pena abordar o tema da terapia com estrogénios com o teu médico.
Ligámos as referências a este artigo acima, para que possas rever quaisquer estudos relevantes e partilhá-los com o teu médico, se quiseres.
Para quem sofre de UTI recorrente na pré-menopausa, é provável que a ligação entre os microbiomas vaginal e urinário continue a ser importante.
Por esta razão, abordámos a investigação atual sobre a utilização de probióticos vaginais para UTI recorrentes e estamos a trabalhar num conteúdo específico sobre este tópico.
É também significativo que tenha sido estabelecida uma ligação entre as hormonas e a UTI recorrente. Aguardamos com expetativa novas investigações que nos ajudem a esclarecer como esta ligação pode afetar as mulheres na pré-menopausa que sofrem de UTI recorrente.
Aprende mais sobre a UTI e as hormonas na nossa série de vídeos de especialistas.
Se tiveres perguntas ou comentários sobre a UTI e a menopausa, podes partilhá-los abaixo. Para obter respostas a outras perguntas frequentes sobre a UTI crónica e recorrente, visita a nossa página de FAQ.